Del CPI.
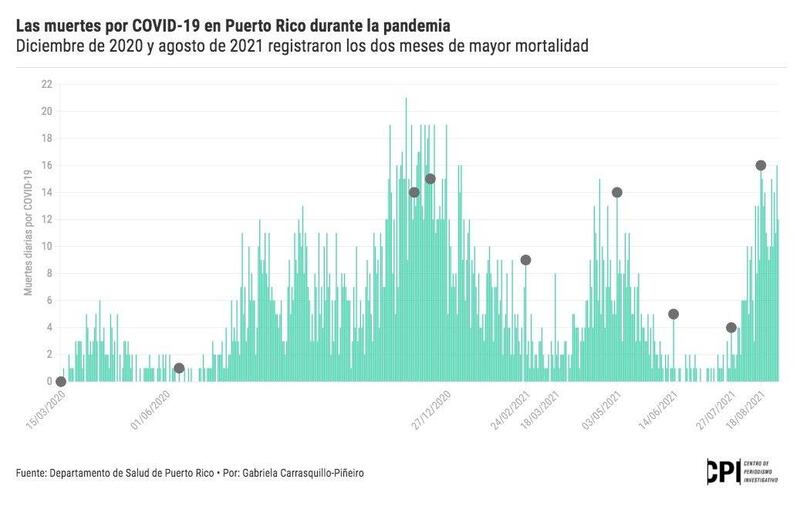
A un mes de que el gobernador Pedro Pierluisi dejara sin efecto las principales medidas de protección relacionadas con el COVID-19, las muertes por el virus en Puerto Rico tuvieron un repunte que casi alcanzó el nivel del pico más alto de mortalidad de toda la pandemia.
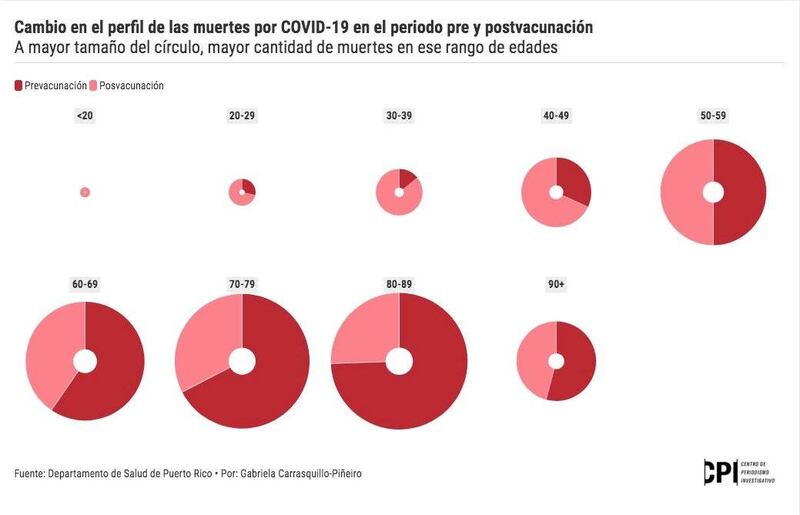
La diferencia fue que esta vez la mayoría de las personas que murieron fueron significativamente más jóvenes.
Contrario al primer pico de mortalidad por la pandemia ocurrido en diciembre de 2020, que se concentró en adultos mayores, cuando nadie tenía las dos dosis de vacunas completadas, en agosto de 2021 las muertes por COVID-19 entre las personas de 30 a 59 años aumentaron, pese a que sobre 70% de la población apta para vacunarse ya tenía ambas dosis, según datos analizados por el Centro de Periodismo Investigativo (CPI). En el pico del año pasado murieron 72 personas de estas edades en comparación con 104 en el pico de este año, lo cual representa un aumento de un 44% para este renglón.
El análisis también revela que, durante casi todo el 2020 y 2021, Puerto Rico registró exceso de muertes, incluyendo las que ocurrieron por causas que no fueron identificadas como COVID-19. Entre estas últimas, hay un aumento significativo en fallecimientos por enfermedades de salud mental, abuso de sustancias y condiciones del sistema nervioso vinculadas a la memoria, como el alzhéimer que, de acuerdo a expertos clínicos entrevistados, pudiesen ser secuelas indirectas de los fuertes disloques sociales y económicos provocados por la pandemia.
El grupo de edad de 30 a 59 años representó el 16% de las muertes por COVID-19 en diciembre de 2020, mientras para agosto 2021 representó el 35%. Hasta la fecha, agosto es el mes de mayor cantidad total de muertes de este año con 296, según los datos entregados por el Registro Demográfico de Puerto Rico tras una demanda de acceso a la información del CPI. Asimismo, el grupo de 70 años o más representó casi dos terceras partes de las muertes por COVID-19 en diciembre de 2020. Para agosto de 2021, no representaban ni la mitad.
La cifra es aún preliminar, ya que los datos del Registro toman tiempo en procesarse y, según los Centros para el Control y Prevención de Enfermedades de Estados Unidos (CDC, en inglés), pueden faltarle hasta un 60% de los datos para los datos del 2021. El Registro Demográfico entregó al CPI los datos de mortalidad desde el 2015 a agosto de 2021. Sin embargo, por estar incompletos, para este análisis solo se usaron los datos hasta mayo de 2021. A pesar de esta limitación, el Departamento de Salud ya reporta 313 muertes por COVID-19 en el pico de agosto de 2021, mientras que en el pico de diciembre de 2020 — ya con los datos completos — el Registro acumuló 445 muertes por el virus.
Desde la llegada de Pierluisi al Gobierno en enero, las medidas de protección y para evitar contagios se fueron eliminando y flexibilizando, incluyendo el desmantelamiento del sistema de rastreo municipal, hasta que en el mes de julio, el mandatario eliminó el uso de las mascarillas para los vacunados y la restricción de aforo en establecimientos cerrados como los cines, los restaurantes y las salas de conciertos multitudinarios. Además, delegó la responsabilidad de las directrices y recomendaciones sobre medidas de protección en el secretario de Salud, Carlos Mellado. Este anuncio se dio cuando los casos de la variante Delta se comenzaban a esparcir por Estados Unidos. A finales de julio, al observar el aumento en casos, el Gobierno restituyó el uso obligatorio de las mascarillas en lugares cerrados sin importar si la persona está vacunada o no.
Al cierre de esta edición, el Gobierno de Puerto Rico había implantado nuevas medidas de protección para evitar contagios ante el surgimiento de la nueva variante ómicron siguiendo las guías a su vez implementadas por Estados Unidos. Puerto Rico es un territorio de los Estados Unidos desde 1898 en donde aplican las leyes federales de dicho país.
A juicio de la doctora Ángeles Rodríguez, infectóloga y ex epidemióloga del Estado, el cambio en la distribución de las muertes para el grupo de edad de 30 a 59 años fue “dramático”. Indicó que la vacuna contra el COVID-19 benefició a los adultos mayores, ya que se redujo la mortalidad de estos en el pico de agosto de 2021. Agregó que el grupo que ha tenido el impacto más fuerte en lo que va de año es el de 40 a 60 años.
El análisis de datos disponibles y los expertos entrevistados no pudieron establecer una razón definitiva del motivo para el aumento proporcional en las muertes entre personas más jóvenes durante el pico de agosto de este año.
Entretanto, las muertes entre los adultos mayores en el pico posvacuna se redujeron en casi un 50% en comparación con el pico prevacuna. A pesar de esto, las muertes de adultos mayores siguieron siendo altas con 186 muertes en un solo mes. Según Rafael Irizarry, bioestadístico de la Universidad de Harvard, actualmente quedan 200 mil personas mayores de 60 años sin vacunar.
Según Carmen Delia Sánchez Salgado, procuradora de las Personas de Edad Avanzada, en Puerto Rico, la población de adultos mayores sobrepasa las 800 mil personas. Entre los que no se han vacunado hay personas que han decidido no vacunarse, y otros que no se han vacunado por dificultades de movilidad o de coordinación de citas. Estos últimos representan más de 50% de los 200 mil sin vacunar, estimó.
Entre las posibles razones para que todavía no se hayan inoculado mencionó que no cuentan con un sistema de apoyo familiar, falta de acceso a la tecnología, incluyendo teléfonos móviles para sacar citas, y falta de transportación, ya que no todos viven en los centros de las ciudades. También mencionó que otros factores pueden ser que no creen en la vacunación, que están influenciados por familiares que no creen en la vacuna, o porque sus familiares no tienen el tiempo para llevarlos a vacunar porque salen después de las 5 de la tarde de sus trabajos, cuando ya los centros de vacunación están cerrados.
“Entonces, yo añado el factor indiferencia que siempre ha existido”, dijo sobre las personas que conocen que, por ejemplo, su vecino vive solo y no hacen nada para ayudarlo.
Sánchez Salgado dijo que es “preocupante” que estos adultos mayores no hayan recibido la vacuna aún, ya que esta población está propensa a infectarse, a hospitalizaciones y muerte, por su sistema inmunológico comprometido y sus condiciones preexistentes.
Presiona AQUÍ para ver un mapa de mortalidad por municipio
De hecho, la doctora Vanessa Sepúlveda, internista y geriatra, dijo al CPI que, según su experiencia en la Unidad de Geriatría del Hospital de la Universidad de Puerto Rico, hubo pacientes, adultos mayores, que murieron de COVID-19 porque no estaban vacunados por negligencia de sus familiares.
La Procuradora dijo que, ante este panorama y tras unos fondos federales asignados, dieron inicio en octubre a un centro de llamadas [787-957-3000], contrataron compañías para vacunar en las casas e hicieron arreglos con los municipios para brindar transportación para que los adultos mayores puedan llegar a los centros de vacunación.
Una investigación del CPI reveló en julio que las comunidades con menor tasa de vacunación en Puerto Rico durante los primeros dos meses y medio de inoculación tenían en su mayoría problemas de transportación que les impedían ir a vacunarse.
Sánchez Salgado denunció que se acercó entre mayo y junio a la Comisión Estatal de Elecciones (CEE) para que les proveyeran la lista de más de 100 mil personas encamadas que visitaron para recoger su voto adelantado en el proceso electoral de finales del 2020, pero la dependencia gubernamental alegó que la información era confidencial. Entonces, la Procuradora propuso preparar unas tarjetas con sus sellos para que la CEE las enviara directamente a los ciudadanos, pero esto tampoco fue acogido. La gestión “se quedó en coordinación”, a pesar de que ya había sido aprobada por los comisionados electorales. La Procuradora también desistió de su propuesta porque, luego de un análisis, se dio cuenta que no era viable económicamente para la agencia que dirige.
La clase media baja, la más afectada por la pandemia
Las muertes en la pandemia han afectado más a la clase media baja del País, según un análisis hecho por el Dr. Julio César Hernández, catedrático asociado del Departamento de Economía Agrícola y Sociología Rural de la Universidad de Puerto Rico en Mayagüez.
El investigador explicó que estos fallecimientos se han producido en comunidades de población trabajadora, con ingresos anuales de entre $19 mil a $24 mil. De hecho, en el pico de diciembre, la mediana de ingresos de los fallecidos, que incluye el núcleo familiar completo, fue de $22 mil, y en el pico de agosto de $21 mil.
Las amas y amos de casa y los trabajadores de la industria de la manufactura fueron los más afectados en términos de las muertes por COVID-19, según el análisis de Hernández. Los dos grupos vienen de comunidades de ingreso medio-bajo.
Destacó que la gran cantidad de muertes de amas y amos de casa — como les llama el Registro Demográfico — puede deberse a que fueran contaminadas por “los trabajadores de cuello azul” que son parte del hogar, como los esposos. Sin embargo, el Registro se negó a explicar qué significa exactamente esta categoría, ni por qué no existe una comparable para hombres o personas de la comunidad de diversidad de género. Bajo la categoría de amas de casa aparecen varones difuntos, aunque en su mayoría son mujeres.
En cuanto a las muertes en la industria de la manufactura, Hernández dijo que en las líneas de producción, por la naturaleza del trabajo, “imponen que haya una cadena de contacto indirecto entre las personas” y que las muertes en esta industria sugieren que no se tomaron las medidas de distanciamiento y controles de ingeniería. Hernández investigó específicamente en la industria de los alimentos y pudo identificar que, a pesar de que es una industria segura, no se seguían las medidas de distanciamiento.
Exceso de muertes por todas las causas en Puerto Rico
Puerto Rico ha experimentado muertes en exceso por todas las causas durante casi toda la pandemia de COVID-19, según arrojó un análisis comparativo de los datos de mortalidad del Registro Demográfico del 2020 y el 2021 en comparación con las muertes promedio en los cinco años previos. Si se excluye el año atípico del huracán María en el 2017, cuando las muertes se dispararon en Puerto Rico por el desastre natural, el exceso de mortalidad durante la pandemia es aún mayor. Esto quiere decir que posiblemente hubo muertes por COVID-19 que fueron atribuidas a otras causas durante el periodo. Pese a esta tendencia, el Gobierno flexibilizó y eliminó medidas de protección para evitar los contagios y muertes.
Los decesos en exceso comenzaron en marzo de 2020 cuando el Gobierno anunciaba la llegada oficial del COVID-19 a la Isla y continuaron hasta abril de 2021, con pocos meses de excepción. Los meses que han seguido en 2021 también pudieran tener exceso de muertes, pero es imposible determinarlo todavía porque los datos del Registro no están completos.
Las muertes en exceso del promedio para este periodo son 3,222, cuando las muertes oficiales por COVID-19 durante ese mismo periodo sumaban 2,462. O sea que hubo 760 muertes por encima de lo usual atribuidas a otras causas que pudieron estar vinculadas al virus, según consta en los datos.
El análisis arrojó además, un aumento en muertes provocadas por enfermedades del sistema circulatorio, endocrino, respiratorio, nervioso o mental en 13 de los 17 meses analizados.
En el caso del sistema circulatorio, se registraron incrementos en las muertes por ataques cardíacos e hipertensión. En el sistema endocrino por enfermedades metabólicas y nutricionales; en las enfermedades respiratorias por neumonía; y en las nerviosas por alzhéimer. Las muertes por enfermedades mentales fueron por demencia orgánica, desórdenes mentales o conductuales debido al uso de sustancias psicoactivas y por esquizofrenia.
Las muertes por alzhéimer — condición que es considerada una enfermedad neurológica, no mental, pero que afecta el cerebro y la memoria — presentaron un exceso durante marzo, abril, mayo, julio, agosto y noviembre del 2020. También desde enero hasta mayo de este año. En dichos meses hubo alzas en muertes de entre 15% y 33% por encima del promedio de los cinco años anteriores.
La doctora Vanessa Sepúlveda, geriatra y experta en el tema del alzhéimer, dijo que en Estados Unidos también se registró un alza de un 16% en las muertes en pacientes con demencia o alzhéimer durante la pandemia y no necesariamente fue porque se contagiaron con el virus, sino por aspectos secundarios, como los cambios en sus rutinas. Dijo que esta misma situación debió ocurrir en la Isla.
No obstante, dijo que, según un estudio publicado en el Journal of Alzheimer ’s Disease, los pacientes con demencias — como el alzhéimer — también tienen más factores de riesgo para contagiarse y morir de COVID-19.
“Se ha demostrado que una de cuatro personas con demencia que se contagian de COVID-19, tienen un mayor riesgo de mortalidad, casi cuatro veces más riesgo de mortalidad que la persona que no tiene demencia. Y esto responde a la vulnerabilidad de esta población, no tan solo de edad, sino también las comorbilidades y las enfermedades que se pueden asociar a la demencia. Sabemos que hay factores de riesgo para demencia tipo alzhéimer, que son los vasculares, la diabetes, la obesidad. Estos son factores de riesgo para el COVID-19 y también se convierten en comorbilidades y enfermedades que acompañan muchas veces a la demencia”, sostuvo Sepúlveda.
La Dra. Sepúlveda agregó que, de acuerdo con la experiencia de los profesionales durante la pandemia, otro factor que aumenta la mortalidad de estos pacientes es estar en hogares de cuidado prolongado.
“No es lo mismo un paciente con un cuidado directo, un cuidador en el hogar, que un paciente de demencia que está en un hogar de cuidado prolongado”, explicó la también fundadora de la organización Un Café por el Alzheimer.
Añadió que otro factor que afectó mucho y que sigue afectando actualmente a los pacientes con demencia es la presentación atípica que tienen del COVID-19.
“Los pacientes con demencia no necesariamente van a tener tos y fiebre. No, los pacientes con demencia muchas veces ni van a tener tos, ni van a tener fiebre porque, por su edad, estas respuestas a las infecciones disminuyen, los termostatos [no funcionan igual]”, expresó.
“Esto puede retrasar el diagnóstico y el tratamiento. Y sabemos que esta enfermedad [el COVID-19] se tiene que tratar en los primeros tres días”, dijo.
Añadió que los adultos mayores con alzhéimer pueden presentar delirios, estados confusionales agudos, cambios en el estado de ánimo, un aumento en caídas y cambios en conducta.
Mencionó como otro punto importante que en esta población de adultos mayores y de pacientes con demencia puede surgir la depresión. “Todo esto indirectamente es una consecuencia de la pandemia porque estos pacientes no van a poder acceder al tratamiento temprano de esta enfermedad”, dijo.
Mencionó otro estudio hecho con 6 mil adultos, donde se vio que el 73% de los pacientes con depresión tenían problemas cognitivos. “Hablamos de que estos pacientes presentaron un deterioro en su memoria y en su proceso cognitivo; un deterioro en su funcionalidad; que este paciente pasaba más tiempo sentado; que a este paciente, por la pandemia, se le suspendían todos los servicios de day care, todas las rutinas, entre ellas salir a caminar y poder compartir con sus familiares”, indicó.
Se disparan muertes asociadas a condiciones mentales
Las muertes por enfermedades mentales también reflejaron un exceso durante los meses de mayo, junio y agosto de 2020 y de febrero a junio de 2021. Dentro de estas causas de muerte los fallecimientos por desórdenes mentales o conductuales debido al uso de sustancias psicoactivas tuvieron un mayor aumento en diez de los 17 meses analizados. Las sustancias psicoactivas son tanto drogas ilegales como legales incluyendo el tabaco, el alcohol y los opiáceos, según explicó el psiquiatra Arnaldo Cruz.
Ante el aumento de muertes por uso de sustancias y por condiciones de salud mental durante la pandemia, el psiquiatra Raúl López mencionó como una teoría la posibilidad de que esta emergencia de salud pública, al igual que el huracán María, haya tenido un efecto nocivo en la estabilidad emocional de ciertos grupos y que esto haya afectado los sistemas del cuerpo, provocando la muerte.
Explicó que, por ejemplo, nadie muere por esquizofrenia per sé, pero el esquizofrénico, por la naturaleza de su enfermedad, puede fumar en exceso cuando se exacerba su enfermedad.
“Porque obviamente el estrés no es lo que mata directamente. Lo que mata indirectamente es el impacto que tiene el estrés en la habilidad del cerebro de regular condiciones ya preexistentes”, agregó.
Por otro lado, sobre las muertes por sustancias psicoactivas, dijo que a finales del 2020 la cantidad de alcohol que se vendía era “sin precedentes” y que, según lo visto en su práctica, los pacientes se desesperaban porque no podían salir de sus casas.
“Todas las condiciones mentales, algunas más directamente, algunas menos, todas tienen una indicación sistémica en el cuerpo. Si le sumas un estresor que promueve los factores de riesgo, ahí tienes la tormenta perfecta. Es lo quizás tú has estado observando en todos estos datos”, sostuvo.
Además de las muertes bajo las categorías vigentes de salud mental y sustancias del International Classification of Diseases (ICD-11), que es el sistema global de categorización de enfermedades físicas y mentales utilizado para adjudicar la causa de muerte, existen otros fallecimientos que también están relacionados al uso de sustancias o drogas, los que son clasificadas como muertes externas. Entre estos figuran las sobredosis de drogas, que según datos preliminares del Instituto de Ciencias Forenses (ICF), no han tenido un aumento.
No obstante, la doctora María Conte, directora del ICF, dijo que están viendo un aumento dramático en las muertes causadas por fentanilo, un opioide sintético similar a la morfina pero entre 50 a 100 veces más potente. Esto pese a que aún no todas las muertes de 2020 y de los primeros seis meses de 2021 por sobredosis están identificadas por el tiempo que toman los resultados de las pruebas toxicológicas. Dijo que el laboratorio del ICF tuvo un tiempo donde no se estaban haciendo análisis por la pandemia, por lo que aún están cerrando casos del 2020.
La psiquiatra Karen Martínez, quien formó parte del desaparecido task force médico de COVID-19, dijo que en países como Inglaterra también se está viendo este aumento de muertes por causas de salud mental. Además, dijo que a los profesionales de salud mental no les sorprende, porque en la literatura antes de la pandemia ya se había descrito cómo el tener una condición de salud mental severa disminuye entre 10 y 15 años de vida.
Martínez detalló que entre las razones para esta disminución en la expectativa de vida de los pacientes está el que dejaran de buscar ayuda para otras condiciones médicas. También, estos pacientes, que pueden tener esquizofrenia, trastorno bipolar severo, entre otros trastornos, podrían enfrentar cambios cognoscitivos que quizás no les permiten entender bien las recomendaciones que les dan sus médicos y no siguen las instrucciones. Dijo, además, que las condiciones severas de salud mental también pueden afectar la salud física y provocar, por ejemplo, condiciones metabólicas. Además, indicó que los medicamentos para condiciones severas de salud mental también tienen efectos secundarios que empeoran el perfil metabólico de los pacientes.
La psiquiatra, quien dirige el Centro para el Estudio del Miedo y la Ansiedad del Recinto de Ciencias Médicas de la Universidad de Puerto Rico, mencionó que los profesionales de salud mental también están trabajando con la desconfianza de los pacientes en las medidas de protección contra el COVID y la vacunación.
Las muertes por suicidio, que no están clasificadas en la base de datos de mortalidad bajo salud mental sino como muertes por causas externas como los asesinatos y accidentes, no han registrado un aumento durante la pandemia.
En cuanto a las muertes por sustancias psicoactivas, Martínez dijo que no le sorprende que esto haya ocurrido, ya que “sabemos que durante la pandemia hubo un aumento en el uso tanto de alcohol como de sustancias psicoactivas”.
“Yo creo que estos datos nos ayudan a entender que, a nivel de salud pública, cuando estamos pensando en las poblaciones que son más vulnerables a los efectos negativos de desastres, de eventos imprevistos como una pandemia, tenemos que poner en esa lista a las personas que tienen una condición de salud mental”, agregó.
Dijo que, aunque los expertos saben sobre el aumento de mortalidad en esta población, estos datos validan que en momentos de emergencia esta es otra de las poblaciones que hay que atender con prioridad “porque pudiesen tener consecuencias negativas”.
“Tenemos que asegurarnos de que tenemos los suficientes profesionales de salud mental para proveer servicios, porque va a haber un aumento en la necesidad de servicio. Y lo estamos viendo, que ahora mismo a las personas se les está haciendo bien difícil conseguir cita en el área de salud mental”, sostuvo.
Agregó que, ante esta realidad, se podría considerar que los médicos primarios reciban entrenamiento para trabajar en conjunto con los profesionales de la salud mental en el manejo de pacientes con condiciones mentales que llegan a los médicos de salud física y asegurarse que estén estables.
La Dra. Cruz María Nazario, epidemióloga y catedrática del Recinto de Ciencias Médicas (RCM) de la Universidad de Puerto Rico, catalogó las muertes por salud mental como “un problema multicausal” que tiene diferentes puntos de origen, los que se dejaron de identificar y hacer una intervención a tiempo.
“Tenemos que el efecto a largo plazo en términos de salud mental posiblemente va a durar muchos años. ¿Cuántos niños eventualmente van a tener que depender a lo mejor de medicamentos para el resto de su vida porque no se atendieron [su salud mental] de una forma preventiva?”, ilustró en referencia al cierre de las facilidades públicas de salud mental infantil en Puerto Rico.
El impacto nocivo de la telemedicina
Las muertes en exceso relacionadas al sistema circulatorio se produjeron en marzo, abril, junio, julio y agosto de 2020, y en mayo de 2021.
El cardiólogo Luis Molinary dijo que todavía hay un por ciento importante de gente que no quiere salir de su casa por temor a contagiarse, ya que durante la pandemia ha habido “picos y valles”, o sea momentos en que bajan los contagios y momentos en que suben sustancialmente.
“Todos nosotros estamos diciendo, todo el tiempo, que estamos mejor, pero esto no se ha acabado. Para muchos de nuestros pacientes de la tercera edad, que se quieren cuidar, esto significa ‘no salgas todavía’”, sostuvo.
Molinary dijo que otra de las razones para el alza en muertes cardíacas, incluyendo la hipertensión, se debió a que los médicos comenzaron a usar la telemedicina en el 2020, lo cual según él, no es la forma adecuada de atender pacientes con condiciones cardiovasculares.
“No hay nada que sustituya al examen físico presencial, de tú tocar el paciente al examinarlo, tú tomas la presión arterial, porque cuando tú estás en un teléfono haciendo telemedicina, tú tienes que confiar a ver si el paciente tiene una máquina que sea confiable para saber si tiene la presión alta o no”, indicó.
Agregó que, al recurrir a la telemedicina, los médicos recetan el mismo medicamento, que tal vez no es el más adecuado para el paciente porque hay que ajustarlo. Esto puede provocar que el paciente, cuando se sienta mal, llegue directamente al hospital.
Por su parte, el Dr. José García Mateo, presidente de la Sociedad Puertorriqueña de Endocrinología y Diabetología, también dijo que la telemedicina provocó que no se diera un seguimiento adecuado a condiciones endocrinas durante la pandemia.
Las muertes por enfermedades del sistema endocrino tuvieron un aumento de hasta 23% comparado con el promedio de los cinco años previos en los meses de febrero, abril, mayo y agosto de 2020, y en abril y mayo de este año.
Explicó que a estos pacientes es necesario, por ejemplo, tomarles los vitales, tocar el cuello para evaluar los nódulos de la tiroides, evaluar la presión y el pulso, y poder mirar los pies, si son diabéticos.
“Depender de una imagen de una cámara para poder determinar un juicio clínico, o más allá una decisión terapéutica, pues está bien difícil. Y eso yo creo que fue lo que llevó a que estos pacientes tuvieran menos seguimiento, menos tratamiento y muchos pacientes llegaron a mi oficina sin tratamiento por meses”, aseguró.
Esto les provocó un descontrol en sus condiciones, que en algunos casos terminó en mortalidad.
Agregó que en el caso de los pacientes que se contagiaron con COVID-19 y ya tenían una condición metabólica descontrolada, estaban más en riesgo de tener complicaciones y de mortalidad por COVID-19. Pero dijo que si los pacientes tenían controladas sus condiciones metabólicas o endocrinas, las posibilidades de complicarse al tener COVID-19 eran pocas.
García Mateo mencionó que la mayoría de los pacientes que sufrieron complicaciones porque sus condiciones se descontrolaron y hasta fallecieron, se debió a que siguieron las medidas de protección en extremo, al encierro, y a que no siguieron sus tratamientos, en ocasiones porque sus médicos dejaron de ofrecer los servicios o los ofreció a medias, solamente por medio de la telemedicina.
Dijo que el aumento que se observa en las muertes por causas nutricionales, de hasta un 89% en comparación con el promedio de los cinco años previos, se pudo deber a una “pobre alimentación”, alta en calorías y grasas, ya que mucha gente comenzó a comer comida enlatada y embutidos para evitar las salidas al supermercado.
Agregó que en Puerto Rico la nutrición no es muy buena en general y que al igual que los países hispanos, culturalmente, los alimentos contienen muchas calorías, grasas saturadas, carbohidratos y un índice glucémico alto. “Tenemos este problema donde la gente quería comprar cosas que durarán más y obviamente altas en preservativos y no eran comida saludable”, agregó.
Las muertes por diabetes solo tuvieron un alza durante el mes de abril de 2020 y en mayo del 2021. Sin embargo, el endocrinólogo dijo que si las personas con esta enfermedad llevan mucho tiempo con la condición descontrolada, el aumento en la mortalidad podría verse más adelante.
“Ahora es que me están llegando al hospital los pacientes que: ‘Ya me vacuné, voy a buscar la ayuda médica’, y cuando vienen están complicados. Te llegan con fallo general, con fallo respiratorio, con un evento cardiovascular y cerebrovascular, con amputaciones, porque ya viene con una pierna que no se cuidaron y viene con una úlcera que no se cuidaron, y ya llegó al hueso y ya lo que queda es una amputación”, concluyó el endocrinólogo.
El neumólogo Luis Echegaray dijo que las muertes por condiciones del sistema respiratorio registradas en exceso durante el mes de marzo y agosto de 2020 se pudieron deber a que había un problema de documentación. Explicó que a muchos pacientes no se le hizo la prueba de COVID-19 porque para ese entonces las pruebas “no estaban tan disponibles” y porque no se estaban haciendo pruebas post mortem.
Agregó que la documentación era vaga.
“Como cualquier virus novel que ocurra en la humanidad, va a morir mucha gente que ni sabía que murió de eso”, dijo.
Recordó el caso de un paciente del doctor Fernando Cabanillas, al que no se le quería hacer la prueba, a pesar de su sintomatología. Luego, al fallecer se comprobó que sí tenía el virus.
En torno a los fallecimientos en exceso por neumonía en los meses de marzo y agosto de 2020, y marzo del 2021, dijo que “usualmente la causa número uno de muerte en los pacientes de COVID-19 es pulmonía”, por lo que el aumento podría estar vinculado al virus, aunque no haya sido identificado como tal.
Sobre las muertes por neumonía registradas en marzo de este año, el neumólogo dijo que este aumento se debió a la variante Delta, ya que la misma salió de India en febrero y se esparció por el mundo. “Puerto Rico tuvo la ola más grande de Delta para marzo del 2021. Así que tienes que echarle la culpa a dos cosas: a la liberación de las restricciones del Gobierno, porque los casos habían bajado muchísimo, y a que haya salido el Delta en ese momento”, puntualizó Echagaray.
El impacto mayor de la pandemia
Nazario aseguró que la pandemia destapó todos los problemas del sistema de salud de la Isla. El desmantelamiento de la estructura de salud pública en los años 90, causa que en esta emergencia no haya capacidad de evitar las muertes prevenibles, explicó.
A juicio de Nazario, al comenzar con un sistema de salud privatizado, cuya misión era económica, es cuando se comienza a deteriorar “la salud que no es visible, y la más importante: la salud mental”, y el impacto real apenas comienza verse en la mortalidad.
El impacto mayor de la pandemia en Puerto Rico será a largo plazo en la morbilidad, o la exacerbación de condiciones mentales y físicas, concluyó.
Omaya Sosa Pascual colaboró con esta historia.
Esta investigación fue posible en parte gracias al apoyo de Para la Naturaleza, Open Society Foundations y la Fondation Connaissance et Liberté (FOKAL), y publica en Metro Puerto Rico gracias a un acuerdo colaborativo con el Centro de Periodismo Investigativo.





