Nelson González fue diagnosticado con psoriasis a los 25 años. La primera señal fue el exceso de caspa en su cuero cabelludo, algo que comenzó a notar desde la adolescencia. Luego comenzó a notar la formación de ronchas en el área detrás de la oreja.
“Veía que no era una caspa regular y empezamos a buscar ayuda con dermatólogos”, relató González en entrevista con Metro. Hoy tiene 57 años.
La psoriasis, que puede afectar la piel, las uñas y las articulaciones, es una enfermedad crónica, dolorosa, desfigurante e incapacitante, no transmisible, para la cual no existe cura, de acuerdo con información de la Organización Mundial de la Salud (WHO, por sus siglas en inglés). La enfermedad tiene un impacto negativo en la calidad de vida.
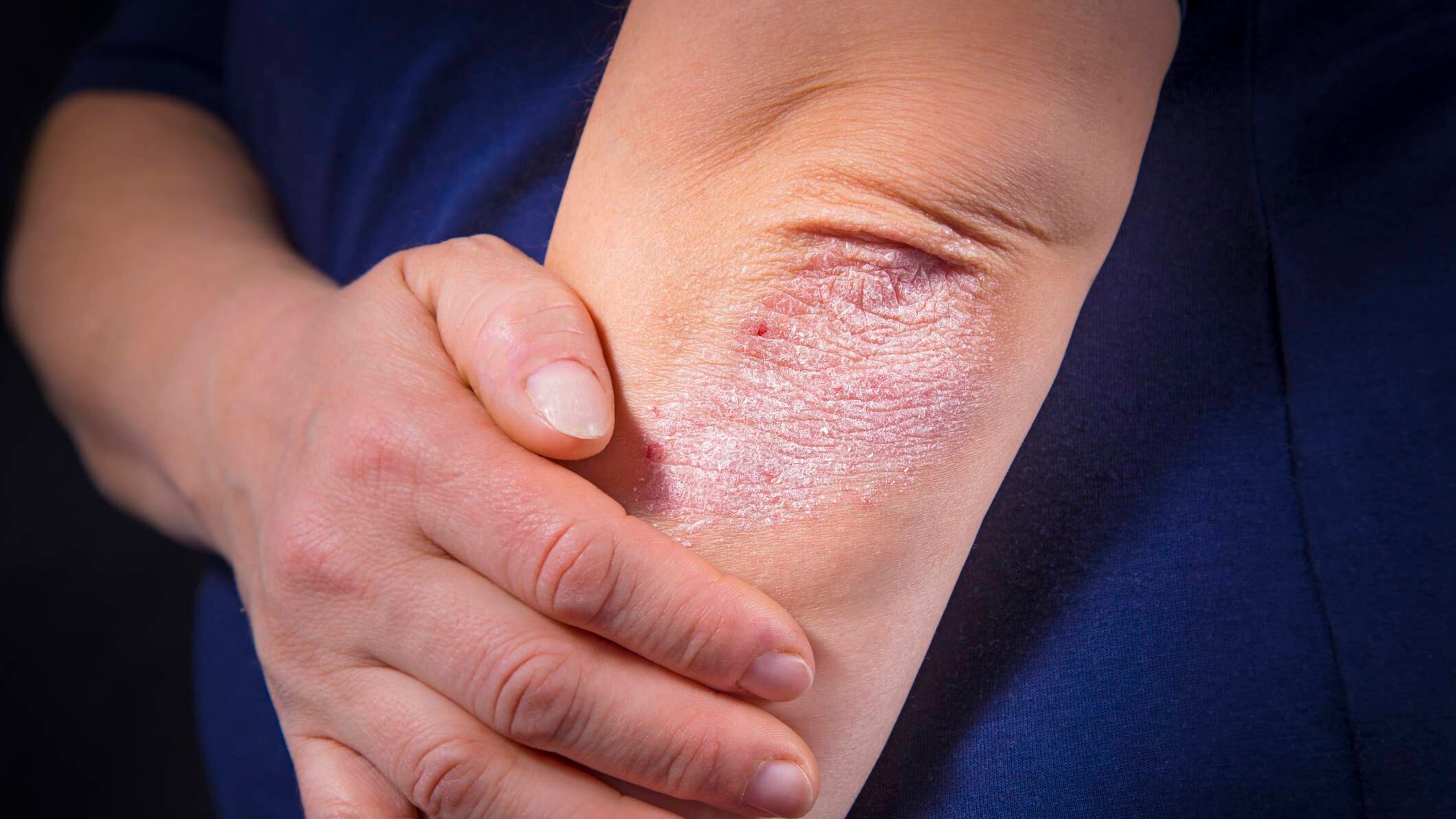
Según los Institutos Nacionales de la Salud (NIH,por sus siglas en inglés), se trata de una afección cutánea que provoca enrojecimiento e irritación de la piel. La mayoría de las personas con psoriasis presentan parches gruesos, rojos y bien definidos de piel y escamas de color blanco plateado llamados placas. Se trata de una condición que puede afectar a cualquier persona, pero casi siempre comienza entre las edades de 15 y 35 años, o a medida que las personas envejecen. Muchos de los que la padecen, desarrollan artritis inflamatoria crónica (artritis psoriásica) que conduce a deformaciones articulares y discapacidad. También se informa que las personas con psoriasis tienen un mayor riesgo de desarrollar otras afecciones clínicas graves, como enfermedades cardiovasculares y otras ENT.
Por eso, la actividad educativa que llevará a cabo próximamente la Asociación Puertorriqueña de Ayuda al Paciente de Psoriasis (APAPP), como parte del Día Mundial de la Psoriasis, lleva un lema claro y contundente: “Tratemos la psoriasis seriamente: nuestra vida depende eso”.
Según datos de la Asociación, más de un 30 % de los pacientes son diagnosticados con artristis psoriásica, más del 50 % desarrolla el síndrome metabólico (hipertensión, altos niveles de glucosa y tiglicéridos), entre otras.
“Por esta razón, es importante que el paciente sea evaluado de manera preventiva por los especialistas correspondientes para tratar de prevenir enfermedades más serias. Somos pacientes sensibles que necesitamos apoyo”, apuntó la doctora Leticia N. López Rodríguez, directora ejecutiva de APAPP, en entrevista con este medio.
¿Qué ocurre en la piel de los pacientes de psoriasis?
Leticia fue diagnosticada con psoriasis a los 13 años. “Cuando me salió la psoriasis en la cabeza, yo era una niña”, recordó. A los 16 años, en plena adolescencia, la psoriasis que enfrentaba ya era grave.
Las células cutáneas normales crecen en lo profundo de la piel y suben hasta la superficie aproximadamente una vez al mes. Pero cuando una persona tiene psoriasis, este proceso ocurre en días en lugar de 3 a 4 semanas, lo que resulta en la acumulación de células muertas en la superficie de la piel, formando una acumulación de escamas.
A los 18, una fractura en el sacro sacro (el hueso triangular en la parte inferior de la columna vertebral) fue la primera señal de que Leticia, además, comenzaba a desarrollar artritis psoriásica. Hoy tiene 52 años. Ella y Nelson —también miembro de la APAPP, hablaron sobre los retos que, al igual que ellos, han enfrentado los pacientes de la enfermedad durante las pasadas décadas.

“Para ese tiempo no había muchas alternativas (médicas)”, destacó Nelson sobre la época en la que fue diagnosticado, a mediados de la década del ochenta.
Uno de los medicamentos más utilizados para tratar las placas era una crema, champú o jabón a base de coal tar, a base de brea, que emitía un fuerte olor que, a menudo, provocaba el rechazo cruel o alejamiento de quienes les rodeaban. Eso tenía como conseucencia que los pacientes se rodeaban de un círculo social muy cerrado.
“Haciendo un análisis en retrospectiva, yo me rodeé como en una cápsula de unas amistades muy cercanas y mucha familia. Después de adulta es que yo me abro al mundo”, expresó Leticia. La crema aún se utiliza, aunque con menor frecuencia gracias al avance científico y los nuevos medicamentos para tratar la psoriasis.
“Ha avanzado muchísimo”, afirmó el doctor Samuel Sánchez, respecto al desarrollo de tratamientos. De acuerdo con el dermatólogo, fue a partir de 1998 que comenzaron a aparecer nuevas terapias con mayores beneficios para los pacientes, sobre todo respecto a su calidad de vida.
A pesar de los avances médicos, el rechazo y el discrimen continúan siendo uno de los retos principales de los pacientes psoriácicos. En muchos casos, este tipo de situaciones de rechazo desembocan en diagnósticos de depresión.
“Más del 38 % de los pacientes de psoriasis desarrollan depresión. Nos aislamos, se nos hace difícil establecer relaciones sociales porque sentimos que lo que miran es la enfermedad”, indicó la directora ejecutiva.
Un pasadía de playa, entre el sol y el mar, es para muchos de estos pacientes un tratamiento natural que les provee relajación y regeneración de la piel, ayudando a eliminar lesiones en el cuerpo. Sin embargo, el ojo discriminatorio de otras personas es uno de los retos con los cuales aún tienen que lidiar.
“La piel es el órgano más grande de tu cuerpo, y entonces no te miran, miran la lesión que puedes tener, porque la gente no sabe y tiene temor”, sostuvo Leticia. Peor aún, los casos de discrimen alcanzan el ámbito laboral y se ven a menudo.
“Tuvimos que buscar asesoría legal para un paciente que es enfermero. Fue a solicitar un trabajo a una empresa y le dijeron: ‘No te podemos dar el trabajo porque tienes heridas abiertas’”, pese a que la persona pudo demostrar que sus heridas no eran abiertas y que se trataba de una enfermedad no transmisible. “Es más común de lo que imaginas”, aseguró Leticia. A eso se suman las dificultades de acceso a tratamientos médicos avanzados.
Aseguradoras controlan acceso
Durante los últimos años, se han desarrollado medicamentos como los inhibidores de la interleucina-23 (IL-23), los IL-17, IL-12, medicamentos en pastillas, entre otros, algunos con el potencial de eliminar las lesiones en prácticamente todo el cuerpo de la persona afectada.
“Muchas veces, la razón principal no es la efectividad ni la mejoría del paciente, es que el plan médico es un negocio y el costo de la terapia es bien alto”, señaló el dermatólogo, Samuel Sánchez.
Sin embargo, lograr el mejor tratamiento para los pacientes es un reto para los dermatólogos, al momento de realizar los pedidos a las aseguradoras de cubiertas médicas en Puerto Rico, tanto privadas como la cobertura médica gubernamental.
“El acceso es difícil. Nos hacen documentar ese historial, hay que ir yendo paso por paso desde las terapias más viejas, y hay que documentar todo y al detalle, y a veces, con todo y eso, rechazan las terapias”, relató Sánchez. “Muchas veces, la razón principal no es la efectividad ni la mejoría del paciente, es que el plan médico es un negocio y el costo de la terapia es bien alto”, señaló. Una terapia contra la psoriasis puede costar, por lo general, entre y mil y siete mil dólares mensuales, explicó el dermatólogo.
El especialista instó a las personas a informarse sobre la afección, sus síntomas y tratamientos, y buscar apoyo en organizaciones como la APAPP, que llevará a cabo su evento educativo el sábado 27 de octubre en el Hotel Verdanza en Isla Verde desde las 8:30 a. m.
Tipos de psoriasis:
- Psoriasis vulgar: es la más frecuente. Son lesiones rojas cubiertas por escamas blancas, secas, que se desprenden fácilmente. Las lesiones pueden tener distintos tamaños y formas.
- Psoriasis en gotas: corresponde a pequeñas lesiones rojas, milimétricas con escamas blanquecinas. Son múltiples, de aparición brusca, generalmente en niños y adolescentes, posteriores a un proceso infeccioso de vías aéreas superiores y se ubican en el tronco y extremidades.
- Psoriasis invertida: a diferencia de la vulgar son lesiones sin escamas, localizadas en los pliegues de la piel como axilas, ingles o debajo de las mamas. Pueden fisurarse.
- Psoriasis pustulosa: generalizada; es una forma clínica severa, infrecuente, con compromiso del estado general del paciente y se aconseja su internación. La psoriasis pustulosa puede ser localizada a nivel de las palmas de las manos o en las plantas de los pies.
- Psoriasis eritrodérmica: es un tipo infrecuente, muy severo y también requiere hospitalización. Generalmente, es secundario a tratamientos incorrectos o infecciones y se presenta con una coloración roja generalizada que compromete entre el 80 % y la totalidad de la superficie corporal. Suelen presentar fiebre, escalofríos, y alteraciones hemodinámicas.
- Psoriasis ungueal (uñas): existe un porcentaje importante de compromiso de las uñas con hoyuelos, destrucción de parte de la uña o con material debajo de estas. En la artropatía psoriásica, el compromiso de las uñas es importante.
- Fuente: Asociación Puertorriqueña de Ayuda al Paciente de Psoriasis
Vea también: